Atopowe zapalenie skóry u dzieci to nie tylko sucha skóra i chwilowy dyskomfort. To przewlekły stan zapalny, który potrafi zaburzać sen, koncentrację, apetyt i spokój całej rodziny, dlatego tak ważne są dobre nawyki pielęgnacyjne, szybkie rozpoznanie objawów i rozsądne leczenie. W tym tekście wyjaśniam, jak wygląda choroba u niemowląt i starszych dzieci, co ją zaostrza, jak pielęgnować skórę na co dzień oraz kiedy trzeba poprosić lekarza o pomoc.
Najważniejsze rzeczy, które rodzic powinien wiedzieć
- AZS najczęściej zaczyna się wcześnie, często już w niemowlęctwie, a jego znakiem rozpoznawczym jest silny świąd i bardzo sucha skóra.
- Nie każda wysypka oznacza AZS, dlatego rozpoznanie powinien potwierdzić lekarz.
- Najwięcej daje regularna pielęgnacja: emolienty co najmniej 2 razy dziennie, krótka letnia kąpiel i unikanie kosmetyków zapachowych.
- Zaostrzenia często wywołują pot, wełna, detergenty, suche powietrze i drapanie, które nakręca błędne koło świądu.
- Dieta ma znaczenie tylko wtedy, gdy istnieje potwierdzona alergia lub wyraźny związek z objawami.
- Przy sączeniu, żółtych strupkach, gorączce albo braku poprawy potrzebna jest ponowna konsultacja.
Jak rozpoznać atopowe zapalenie skóry u dziecka
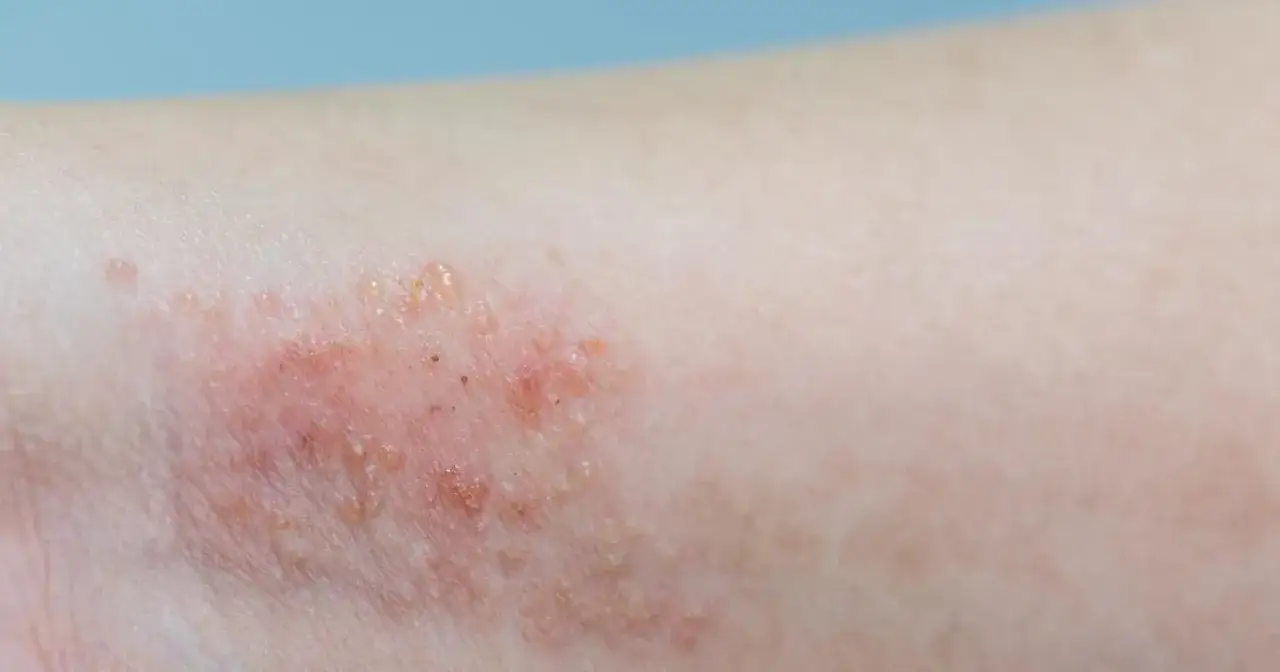
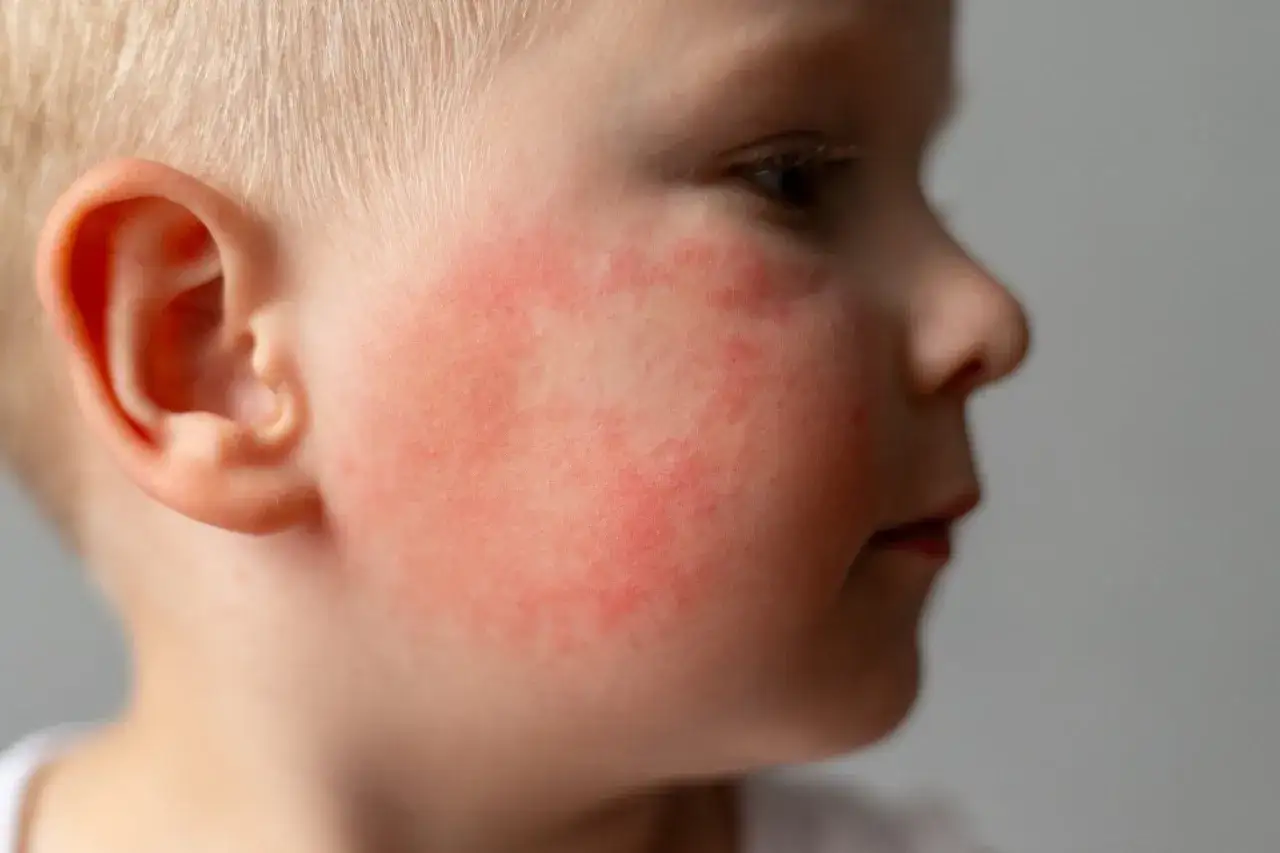
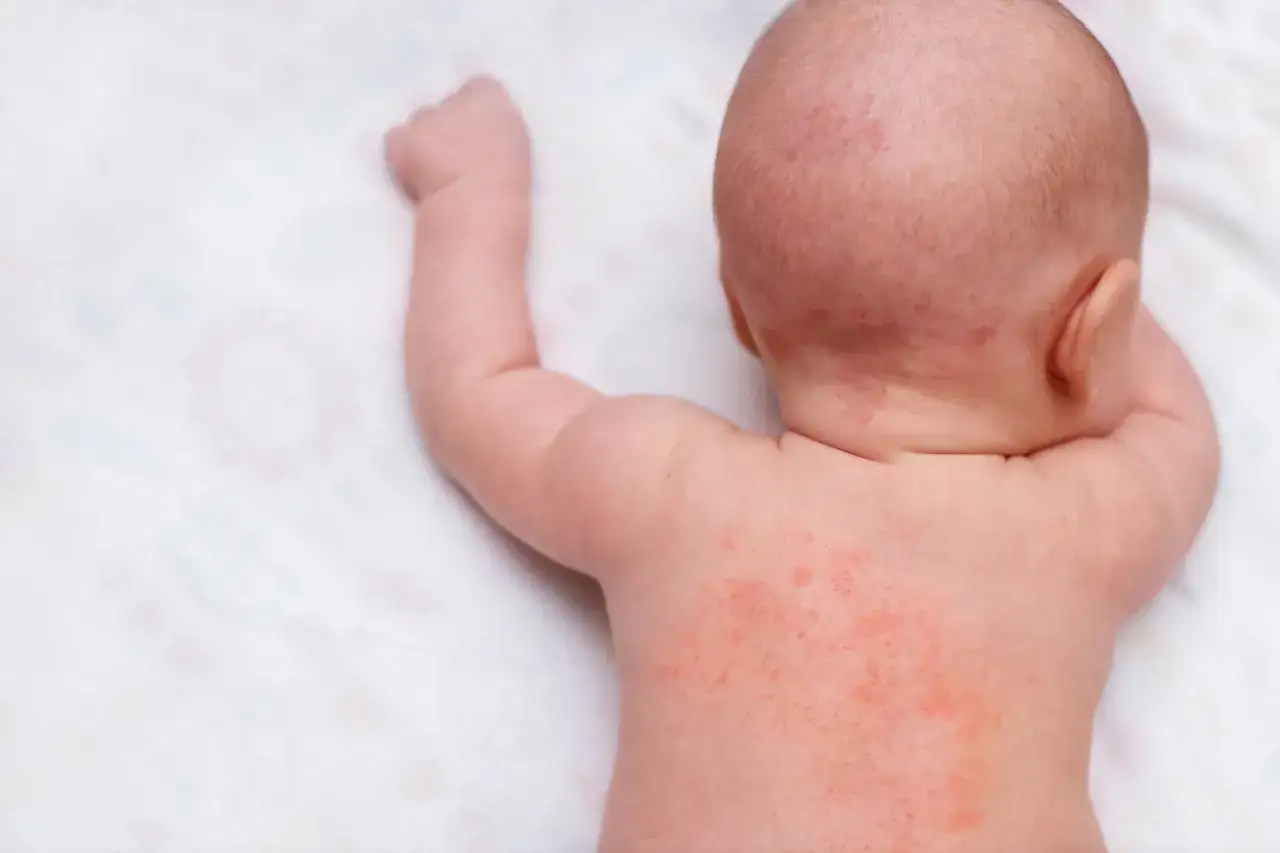
Na początku rodzice zwykle widzą suchość, zaczerwienienie i uporczywy świąd. Jak przypomina pacjent.gov.pl, pierwsze objawy często pojawiają się już między 3. a 6. miesiącem życia, a u wielu dzieci choroba ujawnia się przed okresem dojrzewania. To ważne, bo maluch nie zawsze opisze swędzenie wprost - częściej jest niespokojny, gorzej śpi i pociera policzki, zgięcia łokci czy kolana o pościel.
W praktyce wygląd zmian zależy od wieku. U niemowląt częściej zajęta jest twarz, owłosiona skóra głowy i tułów, a u starszych dzieci dominują zgięcia kończyn, nadgarstki, szyja i okolice za uszami. Wspólny mianownik jest jeden: skóra jest sucha, łatwo się podrażnia i reaguje zbyt mocno na zwykły kontakt z wodą, potem czy tkaniną.
| Wiek dziecka | Typowe miejsca zmian | Co zwykle rzuca się w oczy |
|---|---|---|
| Niemowlę | Policzki, czoło, skóra głowy, tułów | Świąd, zaczerwienienie, sączenie, strupki |
| Przedszkolak | Doły łokciowe, doły podkolanowe, nadgarstki | Sucha, pogrubiała skóra i przeczosy |
| Starsze dziecko | Szyja, zgięcia, dłonie, okolice oczu | Przewlekłe przesuszenie, świąd, nawracające zaostrzenia |
Najczęstszy błąd? Ocenianie choroby wyłącznie po wyglądzie plamek. U dzieci to świąd i nawrotowość są zwykle ważniejsze niż sam kolor zmiany. Właśnie dlatego rozpoznanie powinno opierać się na badaniu lekarskim, a nie na zdjęciu z internetu. To prowadzi od razu do pytania, co najczęściej rozpala skórę i powoduje nawroty.
Co najczęściej nasila objawy
U dzieci z AZS skóra ma słabszą barierę ochronną, więc szybciej reaguje na rzeczy, które u zdrowego malucha zwykle nie robią większego wrażenia. Najczęściej widzę tu kilka powtarzalnych wyzwalaczy: gorące i długie kąpiele, kosmetyki zapachowe, pot, wełnę, suche powietrze oraz detergenty.
- Długa kąpiel wysusza skórę i po wyjściu z wanny świąd często staje się silniejszy.
- Wełna i szorstkie syntetyki mechanicznie drażnią skórę, więc dziecko drapie się jeszcze bardziej.
- Pot działa jak sól na otwartą, podrażnioną skórę i często pogarsza stan w upały albo po aktywnej zabawie.
- Zapachowe płyny do kąpieli, płyny do płukania i mocne mydła potrafią nasilić rumień i pieczenie.
- Suchy, ogrzewany zimą dom przyspiesza przesuszenie skóry i zwiększa skłonność do nawrotów.
Nie u każdego dziecka winny jest pokarm. To częste nieporozumienie: rodzice obwiniają mleko, jajka albo gluten, a tymczasem prawdziwym problemem bywa po prostu źle prowadzona pielęgnacja i brak regularnego natłuszczania. Dietę warto ruszać dopiero wtedy, gdy objawy rzeczywiście łączą się z jedzeniem albo alergolog potwierdzi taki mechanizm. Z tego powodu w codziennej rutynie największą różnicę robi nie eksperymentowanie, tylko konsekwencja.
Codzienna pielęgnacja, która naprawdę odciąża skórę
Jeśli miałbym wskazać jedną rzecz, która najczęściej poprawia komfort dziecka, byłaby to emolientoterapia, czyli regularne stosowanie preparatów natłuszczająco-nawilżających. W praktyce najlepiej działa schemat prosty, ale rygorystyczny: skóra powinna być nawilżana co najmniej 2 razy dziennie, a po kąpieli emolient trzeba nałożyć szybko, najlepiej w ciągu 3 minut od delikatnego osuszenia.
Kąpiel też ma znaczenie, ale nie jako długi rytuał relaksacyjny. Dla skóry atopowej lepsza jest krótka, letnia kąpiel trwająca około 5 minut niż gorąca woda i długie moczenie. Po wyjściu z wanny nie trę skóry ręcznikiem, tylko delikatnie ją osuszam i od razu zabezpieczam kremem lub maścią wskazaną przez lekarza.
| Pomaga | Lepiej ograniczyć |
|---|---|
| Emolient bez zapachu i zbędnych dodatków | Kosmetyki z perfumami i alkoholem |
| Krótka letnia kąpiel | Długie moczenie w gorącej wodzie |
| Miękka bawełna i len | Wełna oraz szorstkie syntetyki |
| Łagodne środki myjące o delikatnym pH | Zwykłe mydła i mocne żele |
| Pranie w delikatnych preparatach | Płyny mocno perfumowane |
W domu często pomagają też drobiazgi, które nie wyglądają spektakularnie, ale robią różnicę: krótkie paznokcie, przewiewne ubrania, unikanie przegrzewania i szybka reakcja na pierwsze przesuszenie. U wielu dzieci właśnie te drobne korekty zmniejszają potrzebę sięgania po mocniejsze leki. A kiedy same emolienty nie wystarczają, trzeba wejść poziom wyżej i dobrać leczenie przeciwzapalne.
Jak wygląda leczenie, gdy sama pielęgnacja nie wystarcza
W łagodnych postaciach dobrze prowadzona pielęgnacja bywa wystarczająca, ale przy zaostrzeniach lekarz może włączyć leczenie przeciwzapalne. Najczęściej chodzi o miejscowe glikokortykosteroidy albo inhibitory kalcyneuryny, czyli leki, które wyciszają stan zapalny i pomagają przerwać błędne koło świądu oraz drapania. To nie są preparaty do stosowania na własną rękę bez planu, zwłaszcza u małych dzieci.
Warto też pamiętać, że poprawa nie zawsze oznacza koniec terapii. Pacjent.gov.pl zwraca uwagę, że efekty leczenia bywają widoczne nawet po około 3 tygodniach systematycznego postępowania, ale po ustąpieniu zmian nie wolno wracać od razu do starych nawyków. To właśnie zbyt szybkie odstawienie pielęgnacji i leków jest jednym z częstszych powodów nawrotu.
Jeśli skóra zaczyna się sączyć, pojawiają się żółte strupki, dziecko mocno się drapie do krwi albo zmiany szybko się rozszerzają, trzeba myśleć o nadkażeniu. Wtedy bywa potrzebne leczenie dodatkowe, czasem nawet antybiotykowe lub przeciwgrzybicze, zależnie od tego, co zobaczy lekarz. U części dzieci potrzebna jest konsultacja dermatologa, a przy współistniejącej alergii także alergologa.
Najuczciwsza zasada, jaką powtarzam rodzicom, brzmi prosto: leczenie powinno być dostosowane do nasilenia, wieku i lokalizacji zmian. To nie jest choroba, którą „po prostu smaruje się czymkolwiek”, bo źle dobrany preparat może pogorszyć sprawę zamiast ją uspokoić. Z tego miejsca naturalnie przechodzimy do jednego z najbardziej drażliwych tematów, czyli jedzenia.
Dieta i alergie u dzieci z AZS
Tu łatwo wpaść w pułapkę nadmiernych ograniczeń. Samo atopowe zapalenie skóry nie oznacza jeszcze, że trzeba wyrzucić z menu mleko, jaja albo pszenicę. Dieta ma sens wtedy, gdy istnieje potwierdzona alergia pokarmowa albo wyraźny, powtarzalny związek między produktem a zaostrzeniem objawów.
Najczęściej podejrzewa się mleko krowie, jaja, orzechy, soję, pszenicę oraz ryby i owoce morza, ale sama podejrzliwość nie wystarcza. W praktyce najlepiej działa spokojna obserwacja, a potem konsultacja z alergologiem lub dietetykiem. Samodzielne eliminacje są ryzykowne, bo u dziecka łatwo o niedobory energii, wapnia, żelaza czy białka, zwłaszcza jeśli z diety znika kilka grup produktów naraz.
Jeśli dziecko jest karmione piersią, nie ma podstaw do rutynowego wprowadzania diety eliminacyjnej u mamy „na wszelki wypadek”. Gdy lekarz podejrzewa alergię, decyzja musi być medyczna i krótkoterminowa, a potem zweryfikowana. To uczciwsze i bezpieczniejsze niż ciągłe zgadywanie, co mogło zaszkodzić.
Ważny detal: u maluchów z AZS nie chodzi o to, by jeść jak najmniej, tylko by jeść rozsądnie i bez niepotrzebnych wykluczeń. Dobrze zbilansowana dieta wspiera odporność i ogólną kondycję skóry, ale nie zastąpi pielęgnacji i leczenia przeciwzapalnego. A skoro rodzice często pytają, kiedy problem przestaje być „tylko skórny”, warto jasno nazwać sygnały alarmowe.
Kiedy trzeba wrócić do lekarza szybciej
Nie czekałbym z konsultacją, jeśli świąd wybudza dziecko kilka razy w nocy, maluch traci apetyt, drapie się do krwi albo skóra zaczyna wyglądać na nadkażoną. Żółte strupki, sączenie, narastający ból, gorączka, obrzęk lub szybkie szerzenie się zmian to sygnały, że sytuacja wymaga oceny lekarskiej, a nie kolejnej zmiany kremu.
Druga ważna granica to brak poprawy mimo kilku tygodni konsekwentnej pielęgnacji. Jeśli rodzina robi wszystko „książkowo”, a skóra dalej się zaostrza, trzeba sprawdzić, czy rozpoznanie jest trafne, czy nie dochodzi dodatkowa alergia kontaktowa albo infekcja i czy leczenie nie wymaga modyfikacji. U dzieci z przewlekłym świądem nie warto też ignorować zmęczenia, rozdrażnienia i problemów ze snem, bo skóra bardzo szybko zaczyna wpływać na cały dzień.
W praktyce zawsze powtarzam jedno: im wcześniej problem zostanie uporządkowany, tym mniejsza szansa na przewlekłe pęknięcia skóry, lęk przed kąpielą i nocne drapanie, które męczy całą rodzinę. To właśnie dlatego dobrze działa prosty, domowy plan na gorsze dni.
Domowy plan na gorsze dni skóry
Gdy skóra dziecka zaczyna się zaostrzać, nie trzeba robić rewolucji. Lepiej trzymać się krótkiej listy rzeczy, które naprawdę mają sens: krótka kąpiel, szybkie natłuszczenie, brak zapachowych kosmetyków, luźne ubranie i spokój przy drapaniu. Jeśli maluch bardzo cierpi w nocy, warto ustawić wieczorną pielęgnację zawsze w tej samej kolejności, bo przewidywalność zmniejsza napięcie i u dziecka, i u rodzica.
Dobrym nawykiem jest też zapisywanie, po czym skóra reaguje gorzej. Czasem dopiero po 2-3 tygodniach widać, że zaostrzenia pojawiają się po basenie, po nowym proszku do prania albo po konkretnym swetrze. Taki prosty dziennik nie jest przesadą, tylko praktycznym narzędziem, które pomaga szybciej odróżnić przypadek od prawdziwego czynnika wyzwalającego.
Jeśli miałbym zostawić rodziców z jedną myślą, to byłaby ona taka: w atopowym zapaleniu skóry najwięcej daje codzienna konsekwencja, a nie jednorazowy „mocny” ruch. Dobrze prowadzona pielęgnacja potrafi wyraźnie zmniejszyć świąd, poprawić sen i ograniczyć nawroty, ale tylko wtedy, gdy jest stosowana regularnie i zgodnie z zaleceniami lekarza.