Refundacja in vitro w Polsce opiera się dziś na państwowym programie, który finansuje nie tylko sam zabieg, ale też kwalifikację, badania i część działań towarzyszących. W praktyce najwięcej pytań budzą trzy sprawy: kto może wejść do programu, ile cykli obejmuje i jak leczenie jest zsynchronizowane z cyklem organizmu kobiety.
W tym artykule rozkładam temat na konkretne elementy. Pokazuję, jakie są limity wieku, jakie warunki medyczne trzeba spełnić, jak rozumieć cykl leczenia i gdzie kończy się publiczne wsparcie, a zaczynają koszty własne.
To ważne, bo przy leczeniu niepłodności liczy się nie tylko sama decyzja o procedurze, ale też dobre wyczucie czasu, komplet dokumentów i realistyczne rozumienie ograniczeń programu. Bez tego łatwo błędnie ocenić swoje szanse albo niepotrzebnie utknąć na etapie formalności.
Najważniejsze zasady, które trzeba znać przed kwalifikacją
- Program finansuje kwalifikację, obowiązkowe badania i wszystkie niezbędne elementy procedury, a nie tylko sam transfer.
- Do udziału kwalifikują się pary pozostające w małżeństwie albo we wspólnym pożyciu.
- Przy własnych komórkach jajowych lub dawstwie nasienia limit wieku kobiety wynosi 42 lata, a mężczyzny 55 lat.
- Przy dawstwie oocytów lub zarodka limit wieku kobiety wynosi 45 lat, a mężczyzny 55 lat.
- Program obejmuje do 4 cykli z własnymi gametami lub dawstwem nasienia, do 2 cykli z dawstwem oocytów i do 6 cykli z dawstwem zarodków.
- Po zakończeniu programu przechowywanie zarodków może stać się kosztem własnym pary.
Jak działa państwowe finansowanie in vitro i co obejmuje
Ja patrzę na ten program nie jak na jednorazowy zwrot kosztów, ale jak na finansowany publicznie proces leczenia. Jak podaje Ministerstwo Zdrowia, do 31 stycznia 2026 r. w ramach programu urodziło się 10 623 dzieci, a 44 360 par zostało zakwalifikowanych do udziału. To pokazuje skalę wsparcia, ale też to, że program działa według bardzo konkretnych reguł.
W praktyce państwo opłaca przede wszystkim:
- kwalifikację pary do programu;
- obowiązkowe badania diagnostyczne;
- opinię psychologa, gdy jest wymagana;
- całą procedurę medycznie wspomaganej prokreacji, jeśli mieści się w warunkach programu;
- niezbędne elementy zwiększające bezpieczeństwo i skuteczność leczenia;
- przechowywanie zarodków w czasie trwania programu.
To ważne rozróżnienie: nie chodzi o prosty „voucher” na zabieg, tylko o zestaw świadczeń rozliczanych w ramach programu. Właśnie dlatego trzeba dokładnie wiedzieć, w którym miejscu procedury pojawiają się ograniczenia albo koszty dodatkowe. Następna sekcja pokazuje, kto w ogóle może z tego skorzystać.
Kto może skorzystać z programu
Program jest przeznaczony dla par pozostających w związku małżeńskim albo we wspólnym pożyciu, czyli w stałym związku partnerskim. To nie jest ścieżka dla pojedynczej osoby, ale dla pary, która wspólnie przechodzi diagnostykę, kwalifikację i późniejsze etapy leczenia.
Warunek medyczny jest równie ważny jak formalny. Trzeba mieć stwierdzoną i udokumentowaną bezwzględną przyczynę niepłodności albo nieskuteczne leczenie prowadzone zgodnie ze standardami przez co najmniej 12 miesięcy przed zgłoszeniem do programu. Jeśli zgodnie z aktualną wiedzą medyczną ciąża nie jest możliwa przy użyciu innych metod, leczenie może ruszyć bez czekania na pełne 12 miesięcy, ale taka decyzja musi być odnotowana w dokumentacji.
| Scenariusz leczenia | Wiek kobiety | Wiek mężczyzny | Co jeszcze sprawdza ośrodek |
|---|---|---|---|
| Własne komórki jajowe lub dawstwo nasienia | do 42 lat | do 55 lat | Przy dawstwie nasienia potrzebna jest opinia psychologa o gotowości do rodzicielstwa genetycznego. |
| Dawstwo oocytów lub dawstwo zarodka | do 45 lat | do 55 lat | Potrzebna jest opinia psychologa o gotowości do rodzicielstwa niegenetycznego. |
| Kriotransfer zarodków utworzonych wcześniej | do 45 lat | do 55 lat | Dotyczy par, które mają już zamrożone zarodki z wcześniejszych procedur. |
Warto pamiętać, że wcześniejsze procedury IVF ani fakt posiadania dzieci nie wykluczają udziału. Para może też zrezygnować na dowolnym etapie. Jeśli zaś między kolejnymi cyklami przestanie spełniać kryteria, ośrodek może rozważyć inną ścieżkę leczenia, o ile wciąż mieści się ona w zasadach programu. To prowadzi do pytania, jak właściwie wygląda sama kwalifikacja i czym w tym programie jest jeden cykl.
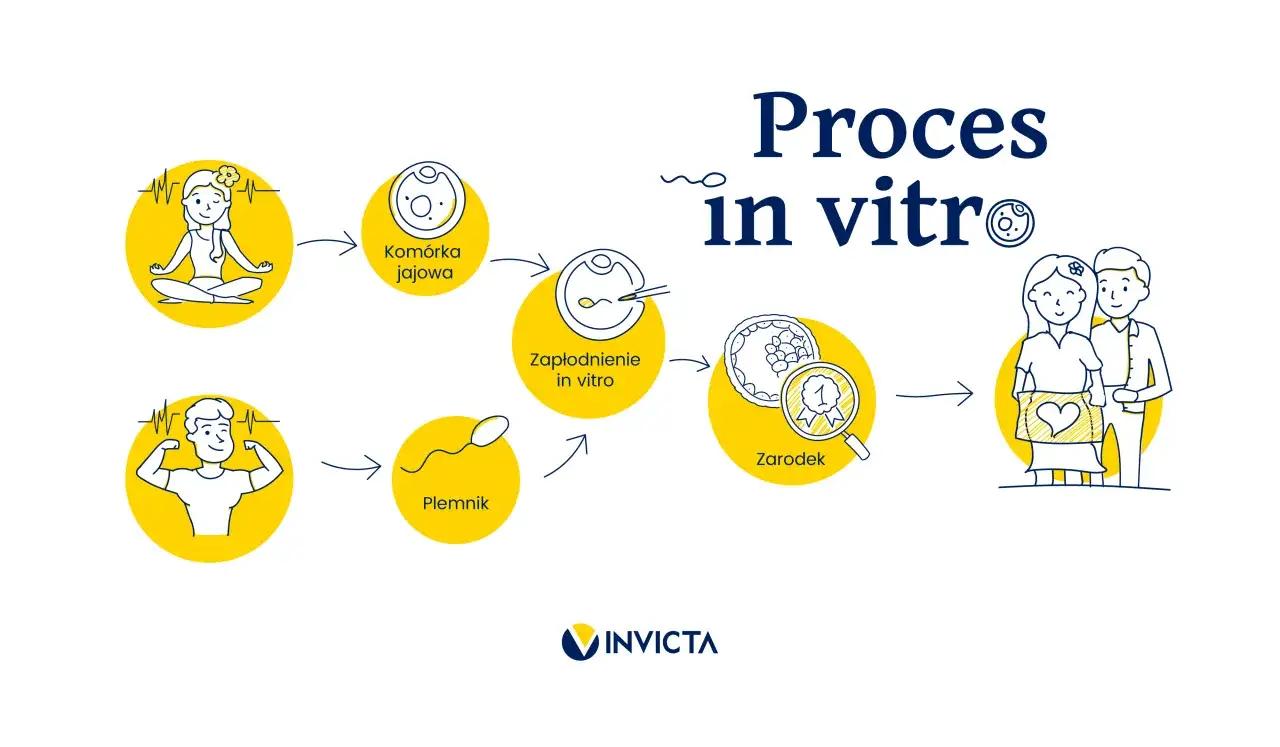
Jak wygląda kwalifikacja i dlaczego cykl leczenia nie zawsze rusza od razu
Kwalifikacja zaczyna się od konsultacji specjalistycznych, badań AMH, badania nasienia, badań laboratoryjnych i opinii psychologa tam, gdzie jest wymagana. AMH, czyli hormon anty-Müllerowski, jest jednym z markerów rezerwy jajnikowej, więc pomaga lekarzowi ocenić, jak organizm może odpowiedzieć na stymulację. Program zakłada też, że przed każdym kolejnym cyklem trzeba ponownie potwierdzić spełnienie kryteriów, bo część badań ma ograniczoną ważność, a rezerwa jajnikowa z czasem się zmienia.
- Najpierw ośrodek ocenia stan zdrowia i dokumentację wcześniejszego leczenia.
- Następnie wykonuje się badania kwalifikacyjne i konsultacje.
- Zespół terapeutyczny podejmuje decyzję o dopuszczeniu do programu.
- Start leczenia jest synchronizowany z cyklem menstruacyjnym pacjentki.
| Rodzaj cyklu | Co obejmuje jeden cykl |
|---|---|
| Własne komórki jajowe lub dawstwo nasienia | Pobranie komórek, zapłodnienie i późniejsze transfery aż do wykorzystania wszystkich zarodków zdolnych do prawidłowego rozwoju. |
| Dawstwo oocytów | Dobór dawczyni, niezbędne badania, pobranie i przechowywanie oocytów, ich rozmrożenie, zapłodnienie i transfery utworzonych zarodków. |
| Dawstwo zarodków | Dobór dawców, rozmrożenie zarodków i transfer wszystkich zarodków zdolnych do prawidłowego rozwoju. |
W dokumentach programu pojawia się też ICSI, czyli technika, w której pojedynczy, wyselekcjonowany plemnik trafia bezpośrednio do komórki jajowej. Program zaleca hodowlę zarodka do stadium blastocysty i transfer jednego zarodka. Blastocysta to stadium rozwoju zarodka po kilku dniach hodowli in vitro, a pojedynczy transfer zmniejsza ryzyko ciąży mnogiej, czyli jednej z najbardziej kłopotliwych komplikacji w leczeniu niepłodności. W praktyce to często rozsądniejsza strategia niż próba „maksymalizacji” jednego transferu kosztem bezpieczeństwa. Właśnie dlatego warto przyjrzeć się temu, co program finansuje w pełni, a co może pozostać po stronie pacjentów.
Co program finansuje w całości, a za co zapłacisz osobno
Po kwalifikacji program finansuje wszystko, co jest potrzebne do bezpiecznego i skutecznego przeprowadzenia procedury. Obejmuje to również wybrane, dodatkowe działania medyczne, jeśli są wskazane: aktywację oocytów przy niskim odsetku zapłodnień, dojrzewanie oocytów metodą IVM u pacjentek z PCOS, aktywację plemników w wybranych sytuacjach, techniki takie jak PICSI czy selekcję mikroprzepływową oraz podłoże transferowe z hialuronianem.
IVM, czyli dojrzewanie komórek jajowych poza organizmem, bywa stosowane wtedy, gdy lekarz chce ograniczyć ryzyko powikłań związanych ze stymulacją. PICSI z kolei to metoda wyboru plemników wiążących się z hialuronianem, a selekcja mikroprzepływowa pomaga wybrać materiał o lepszych parametrach w wybranych przypadkach. To nie są dodatki „na pokaz”, tylko narzędzia używane wtedy, gdy zwiększają bezpieczeństwo albo szanse powodzenia.
W programie przewidziano też nielimitowane konsultacje z psychologiem. To akurat ma sens, bo leczenie niepłodności rzadko jest wyłącznie medycznym zadaniem; emocjonalnie obciąża obie strony i często wymaga kilku rozmów, a nie jednej formalnej wizyty.
Najczęstsze koszty własne pojawiają się w dwóch miejscach. Po pierwsze, gdy kończy się finansowanie przechowywania zarodków po okresie trwania programu - wtedy para zaczyna opłacać je samodzielnie, aż do wykorzystania zarodków albo ich przekazania do dawstwa. Po drugie, przy lekach: odrębne zasady refundacji przewidują m.in. do 3 cykli refundowanych leków dla kobiet, które nie ukończyły 40 lat i spełniają wymagane parametry AMH lub FSH. Dodatkowo leki potrzebne w ramach programu są zapewniane uczestniczkom, więc nie warto zakładać jednego prostego schematu dla wszystkich.
Jeśli miałabym wskazać jedną rzecz, którą pary najczęściej mylą, to właśnie to: rdzeń procedury jest finansowany publicznie, ale nie oznacza to automatycznie, że każdy przyszły wydatek znika. Po tej granicy warto już myśleć o osobnej ścieżce dla pacjentów, u których leczenie onkologiczne może zaburzyć płodność.
Zabezpieczenie płodności na przyszłość
Zabezpieczenie płodności na przyszłość dotyczy osób przed lub w trakcie leczenia onkologicznego o potencjale upośledzającym płodność. Program obejmuje tu kobiety od okresu dojrzewania do 40. roku życia i mężczyzn od okresu dojrzewania do 45. roku życia. W praktyce chodzi o pobranie i zamrożenie komórek rozrodczych przed rozpoczęciem terapii albo w jej trakcie, jeśli to medycznie możliwe.
To rozwiązanie ma ogromne znaczenie, bo u części pacjentów czas nie działa na ich korzyść. Gdy leczenie onkologiczne może zniszczyć rezerwę rozrodczą, zabezpieczenie gamet bywa jedyną realną szansą na rodzicielstwo biologiczne w przyszłości. Właśnie dlatego ten element programu warto znać nawet wtedy, gdy dziś temat leczenia niepłodności wydaje się odległy.
W praktyce kluczowe są dwie rzeczy: szybkie zgłoszenie się do ośrodka i dobra koordynacja z lekarzem prowadzącym leczenie onkologiczne. Tutaj nie ma miejsca na zwlekanie, bo decyzje trzeba podejmować przed terapią albo pomiędzy jej etapami. To z kolei prowadzi do ostatniej, bardzo praktycznej części: jak przygotować się do wizyty, żeby nie stracić czasu.
Co sprawdzić przed pierwszą wizytą, żeby nie zgubić czasu w formalnościach
Najwięcej spokoju daje dobrze przygotowany start. Jeśli para przychodzi do ośrodka z uporządkowaną dokumentacją, lekarz szybciej oceni sytuację i szybciej wskaże właściwy wariant leczenia. To szczególnie ważne, bo program rozlicza kolejne etapy osobno i wymaga ponownego potwierdzania kryteriów przed następnymi cyklami.
- Przygotuj całą dokumentację leczenia niepłodności z ostatnich 12 miesięcy.
- Sprawdź, do którego scenariusza pasujesz: własne komórki jajowe, dawstwo nasienia, dawstwo oocytów czy dawstwo zarodka.
- Zweryfikuj limit wieku dla swojej ścieżki jeszcze przed wizytą kwalifikacyjną.
- Zapytaj, które badania trzeba będzie powtarzać przed każdym kolejnym cyklem.
- Ustal od razu, co stanie się z zarodkami po zakończeniu programu i jakie będą koszty ich przechowywania.
- Jeśli w grę wchodzi dawstwo, przygotuj się na rozmowę z psychologiem i nie traktuj jej jak formalności.
Jeśli patrzy się na to finansowanie praktycznie, największą różnicę robi dobra dokumentacja i szybkie dopasowanie do właściwego scenariusza. Refundowane leczenie nie jest tu abstrakcyjną obietnicą, tylko precyzyjnie opisanym procesem, w którym liczy się wiek, czas, stan zdrowia i kolejność etapów. Dobrze zorganizowana para zwykle zyskuje po prostu mniej chaosu i lepszy start w samym leczeniu.