Zakażenie Toxoplasma gondii w czasie ciąży zwykle nie daje wyraźnych objawów u matki, ale może być groźne dla rozwijającego się dziecka. W tym tekście wyjaśniam, czym jest toksoplazmoza w ciąży, jakie niesie ryzyko i jak chronić siebie oraz malucha bez popadania w niepotrzebny lęk. Najwięcej zależy od momentu zakażenia, wyników badań i kilku prostych nawyków, które da się wdrożyć od razu.
Najważniejsze fakty o zagrożeniu i profilaktyce
- Świeże zakażenie w czasie ciąży jest dużo ważniejsze niż infekcja przebyta dawno wcześniej.
- Ryzyko przeniesienia na płód rośnie wraz z wiekiem ciąży, ale najcięższe skutki zwykle wiążą się z zakażeniem we wczesnych tygodniach.
- Do zakażenia najczęściej dochodzi przez niedogotowane mięso, brudne ręce, ziemię lub kontakt z kocimi odchodami.
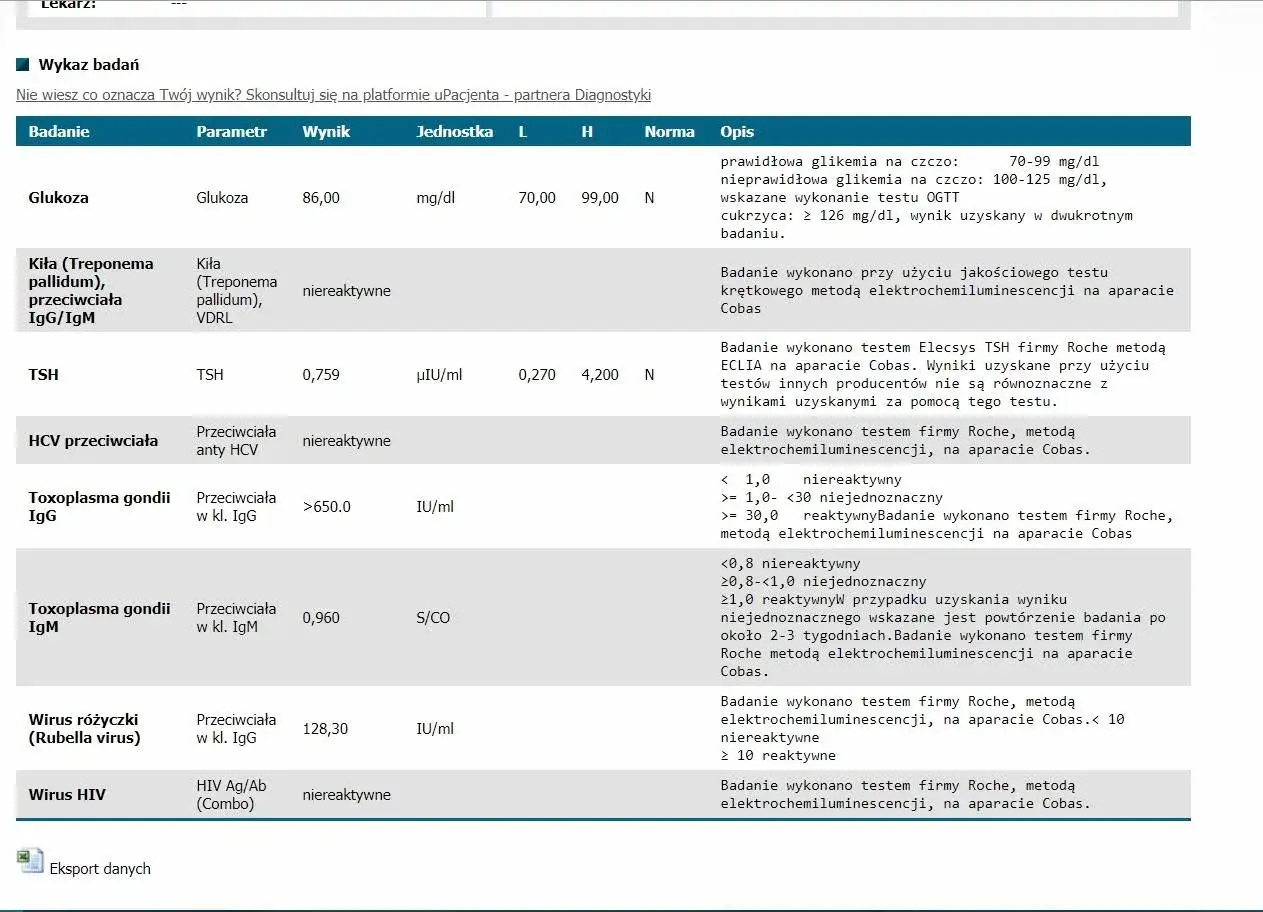
- W badaniach kluczowe są zwykle IgG, IgM i awidność IgG, a przy podejrzeniu świeżego zakażenia także dalsza diagnostyka.
- Profilaktyka opiera się na kuchennej higienie, myciu rąk, bezpiecznym obchodzeniu się z kuwetą i rozsądnym kontakcie z surową żywnością.
Dlaczego zakażenie w ciąży jest tak niebezpieczne
Najbardziej ryzykowna jest pierwotna infekcja, czyli pierwsze zetknięcie organizmu z pasożytem. Jeśli dojdzie do niej w czasie ciąży, pasożyt może przejść przez łożysko i zakazić płód. Wtedy mówimy o toksoplazmozie wrodzonej, a jej przebieg zależy głównie od tego, w którym trymestrze doszło do zakażenia.
W praktyce sytuacja wygląda trochę przewrotnie: im wcześniej, tym zwykle cięższe skutki, ale jednocześnie mniejsze jest prawdopodobieństwo przeniesienia zakażenia na dziecko. Później transmisja zdarza się częściej, lecz objawy u noworodka mogą być łagodniejsze albo ujawnić się dopiero po urodzeniu. To właśnie dlatego sam moment zakażenia jest tak ważny przy planowaniu dalszego postępowania.
| Okres zakażenia | Orientacyjne ryzyko przeniesienia na płód | Co może się zdarzyć |
|---|---|---|
| I trymestr | Około 15% | Największe ryzyko poronienia, obumarcia płodu i bardzo ciężkich uszkodzeń oczu oraz mózgu |
| II trymestr | Około 30% | Możliwe poważne zmiany w OUN, narządzie wzroku, wątrobie i śledzionie |
| III trymestr | Około 60% | Do zakażenia dochodzi częściej, ale objawy mogą pojawić się później, czasem dopiero w niemowlęctwie |
To są wartości orientacyjne, a nie indywidualna prognoza. Na przebieg wpływają też m.in. zjadliwość szczepu pasożyta i stan odporności matki. Najuczciwiej patrzeć na to tak: ryzyko istnieje, ale da się je wyraźnie ograniczać, jeśli szybko rozpozna się problem i dobrze prowadzi ciążę. Właśnie dlatego tak ważne jest zrozumienie źródeł zakażenia i pierwszych sygnałów ostrzegawczych.
Skąd bierze się zakażenie i po czym można je podejrzewać
Do zakażenia najczęściej dochodzi po zjedzeniu surowego lub niedogotowanego mięsa, po kontakcie z zanieczyszczoną ziemią albo przez przeniesienie pasożyta z rąk do ust. Źródłem bywają też niemyte warzywa, owoce i zioła, szczególnie jeśli rosły w glebie skażonej kocimi odchodami. Kot sam w sobie nie jest automatycznie problemem, ale jego kuweta, podwórko czy piaskownica już mogą nim być.
Objawy u przyszłej mamy są często bardzo niespecyficzne. Jeśli się pojawiają, przypominają zwykłą infekcję i łatwo je zbagatelizować. Najczęściej są to:
- powiększone węzły chłonne, zwykle na szyi,
- stan podgorączkowy lub gorączka,
- osłabienie, bóle mięśni i uczucie „rozbicia”,
- czasem ból gardła lub ogólne objawy podobne do przeziębienia.
Wiele kobiet nie ma jednak żadnych dolegliwości, dlatego samo samopoczucie nie wystarcza, by wykluczyć zakażenie. Ja zwykle uczulam na jedno: brak objawów nie oznacza braku ryzyka dla płodu. To właśnie dlatego diagnostyka laboratoryjna ma tu większe znaczenie niż subiektywne odczucia, a to prowadzi nas prosto do badań.
Jak odczytać wyniki badań i kiedy potrzebna jest dalsza diagnostyka
Podstawą są zwykle badania serologiczne, czyli oznaczenie przeciwciał IgG i IgM. IgG najczęściej świadczą o kontakcie z pasożytem w przeszłości, a IgM mogą sugerować świeższe zakażenie, choć ich interpretacja bywa zdradliwa. Sam dodatni IgM nie przesądza jeszcze o aktywnej infekcji, bo przeciwciała tej klasy mogą utrzymywać się dłużej albo dawać wyniki fałszywie dodatnie.
| Wynik | Najczęstsza interpretacja | Co zwykle robi się dalej |
|---|---|---|
| IgG ujemne, IgM ujemne | Brak wykrywalnej odporności i brak cech świeżego zakażenia | Profilaktyka i często kontrola zgodnie z zaleceniem lekarza |
| IgG dodatnie, IgM ujemne | Zwykle przebyte zakażenie sprzed ciąży i nabyta odporność | Najczęściej nie trzeba pilnych działań, jeśli wynik jest jednoznaczny |
| IgM dodatnie, IgG dodatnie lub niejednoznaczne | Możliwe świeże zakażenie albo wynik wątpliwy | Dodatkowe badania, często awidność IgG i powtórzenie serologii |
Awidność IgG to po prostu siła, z jaką przeciwciała wiążą antygen. Wysoka awidność zwykle przemawia za starszym zakażeniem, niska może wskazywać na infekcję świeższą, ale nie rozstrzyga wszystkiego sama. Dlatego wyniki zawsze trzeba interpretować razem z tygodniem ciąży, historią ekspozycji i innymi badaniami. Jeśli sytuacja jest niejasna, lekarz może zlecić kolejne testy, bo w ciąży liczy się precyzja, a nie zgadywanie.
Co zwykle robi lekarz po podejrzeniu świeżego zakażenia
Gdy wyniki sugerują niedawną infekcję, celem nie jest straszenie pacjentki, tylko szybkie uporządkowanie dalszych kroków. Najczęściej postępowanie wygląda tak:
- Potwierdza się rozpoznanie dodatkowymi badaniami serologicznymi lub testami referencyjnymi.
- Ocenia się, na jakim etapie ciąży doszło do zakażenia i czy istnieją przesłanki, że płód mógł zostać zakażony.
- Włącza się leczenie dobrane do sytuacji klinicznej i wieku ciążowego.
- Wykonuje się kontrolne USG, aby szukać cech infekcji płodu, takich jak nieprawidłowości w obrębie mózgu, oczu czy wzrastania.
- W wybranych przypadkach rozważa się amniopunkcję z badaniem PCR płynu owodniowego, aby sprawdzić, czy płód jest zakażony.
Tu ważny jest jeden praktyczny szczegół: leczenie zależy od tego, czy zakażenie płodu jest potwierdzone, czy tylko podejrzewane. Przy świeżym zakażeniu bez dowodu infekcji płodu lekarz może rozważyć spiramycynę, bo zmniejsza ryzyko przeniesienia pasożyta. Jeśli zakażenie płodu zostanie potwierdzone albo jest ono mocno podejrzewane, postępowanie zwykle się zmienia i wchodzi w grę inny schemat leczenia, często z pirymetaminą, sulfadiazyną i kwasem folinowym. To nie jest temat do samodzielnego „układania” z internetu, bo tu liczy się kolejność działań i moment ich wdrożenia. Właśnie dlatego tak dużo znaczą codzienne nawyki, które pomagają do zakażenia w ogóle nie dopuścić.

Jak ograniczyć ryzyko na co dzień
Profilaktyka jest mniej spektakularna niż leczenie, ale to ona robi największą różnicę. Ja patrzę na nią bardzo praktycznie: jeśli zmienisz kilka nawyków w kuchni, ogrodzie i przy kuwecie, ryzyko spada wyraźnie. Najważniejsze zasady zebrałam poniżej.
| Sytuacja | Co zrobić | Dlaczego to działa |
|---|---|---|
| Przygotowywanie mięsa | Gotuj, smaż lub piecz do pełnej gotowości; nie próbuj surowego farszu; używaj osobnej deski i noża | Wysoka temperatura niszczy pasożyta, a oddzielenie surowego mięsa ogranicza przenoszenie zanieczyszczeń |
| Warzywa, owoce i zioła | Myj pod bieżącą wodą, a przy wątpliwym źródle zrezygnuj z jedzenia na surowo | Usuwa to oocysty pasożyta z powierzchni produktów |
| Ogród, działka, piaskownica | Noś rękawiczki, nie dotykaj twarzy, po pracy dokładnie umyj ręce | Ziemia może być skażona kocimi odchodami |
| Kuweta | Jeśli to możliwe, niech sprząta ją ktoś inny; jeśli musisz zrobić to sama, załóż rękawiczki i rób to codziennie | Oocysty stają się zakaźne po 1-5 dniach, więc regularne usuwanie odchodów ogranicza ryzyko |
Jeśli mam wskazać jedno miejsce, w którym najczęściej popełnia się błędy, to jest nim kuchnia. Tatar, krwiste steki, niedopieczony farsz, „szybkie skubnięcie” surowego mięsa podczas gotowania i brak osobnej deski potrafią zrobić więcej szkody niż pojedynczy kontakt z kotem. Mrożenie mięsa może zmniejszyć ryzyko, ale nie zastępuje porządnej obróbki termicznej. Warto też pamiętać o produktach mlecznych z niepasteryzowanego mleka, bo i one mogą być problematyczne.
Dobry nawyk, który działa bez względu na sytuację, to mycie rąk po każdym kontakcie z surową żywnością, ziemią, kuwetą i przed jedzeniem. To banalne, ale w praktyce właśnie takie rzeczy najczęściej decydują o bezpieczeństwie. Gdy ten codzienny poziom jest opanowany, zostaje jeszcze temat obserwacji po porodzie, zwłaszcza jeśli w ciąży pojawiło się podejrzenie zakażenia.
Co dzieje się po porodzie, gdy zakażenie było podejrzane
Jeśli w czasie ciąży podejrzewano świeże zakażenie albo wynik badań nie był jednoznaczny, noworodek zwykle wymaga dokładniejszej oceny po urodzeniu. To ważne, bo część dzieci rodzi się bez widocznych objawów, a problemy mogą ujawnić się dopiero później, zwłaszcza w obrębie wzroku i układu nerwowego. Dlatego nie kończy się to na samym porodzie.
- sprawdza się wyniki serologiczne dziecka i, jeśli trzeba, wykonuje dodatkowe testy laboratoryjne,
- ocenia się oczy, bo toksoplazmoza może dawać późniejsze zmiany w siatkówce,
- kontroluje się układ nerwowy i rozwój dziecka,
- w razie potrzeby wdraża się leczenie i planuje dalszą obserwację.
To właśnie dlatego rozpoznanie toksoplazmozy wrodzonej nie powinno zostać „zamknięte” wraz z wypisem ze szpitala. Czasem dopiero obserwacja w kolejnych miesiącach pokazuje pełny obraz sytuacji. Dla rodziców jest to trudne emocjonalnie, ale od strony medycznej daje realną szansę na wcześniejsze wychwycenie problemu i szybszą pomoc. Na koniec zostawiam jeszcze kilka praktycznych kroków, które warto mieć pod ręką przed następną wizytą kontrolną.
Trzy rzeczy, które warto ustalić przed kolejną wizytą
Gdybym miała uprościć ten temat do jednego krótkiego planu, powiedziałabym: najpierw sprawdź status serologiczny, potem uporządkuj codzienne nawyki, a na końcu ustal z lekarzem, czy potrzebujesz kontroli w trakcie ciąży. To dużo skuteczniejsze niż nerwowe szukanie pojedynczych objawów w internecie.
- Ustal, jaki masz wynik IgG i IgM oraz czy był on wykonany przed ciążą albo na jej początku.
- Przejrzyj kuchnię i domowe nawyki pod kątem surowego mięsa, mycia warzyw, rękawiczek do ogrodu i sprzątania kuwety.
- Zapytaj lekarza o dalszy plan, jeśli wynik jest niejednoznaczny, masz większe ryzyko ekspozycji albo coś wymaga powtórzenia.
Najwięcej spokoju daje nie unikanie wszystkiego na ślepo, tylko jasny plan: co jesz, jak sprzątasz, kiedy robisz badania i kiedy wracasz do lekarza z pytaniami. Jeśli te elementy są poukładane, temat przestaje być źródłem chaosu, a staje się po prostu kolejnym dobrze zaopiekowanym aspektem ciąży.