Wzmożone napięcie mięśniowe u niemowlęcia czy starszego dziecka zwykle nie jest drobiazgiem, który warto tylko obserwować. Może wpływać na sposób leżenia, obracania się, chwytania, siadania, a nawet jedzenia, więc szybko zaczyna mieć znaczenie dla całego rozwoju ruchowego. Poniżej wyjaśniam, jak rozpoznać niepokojące sygnały, skąd mogą się brać i co realnie pomaga w codziennym wspieraniu dziecka.
Najważniejsze sygnały i działania, które mają największe znaczenie
- Stała sztywność ciała, zaciśnięte piąstki, asymetria lub trudność z rozluźnieniem ruchu to sygnały, których nie warto bagatelizować.
- Najwięcej daje wczesna ocena specjalisty i dobrze dobrana terapia, a nie bierne czekanie, aż wszystko samo minie.
- Nie każdy napięty maluch ma chorobę neurologiczną, ale utrzymujące się objawy wymagają sprawdzenia.
- W domu najlepiej działają krótkie, częste bodźce ruchowe, zmiana pozycji i spokojna zabawa na podłodze.
- Alarmujące są też trudności z jedzeniem, utrata umiejętności, wyraźna asymetria i napady drżenia lub sztywności.
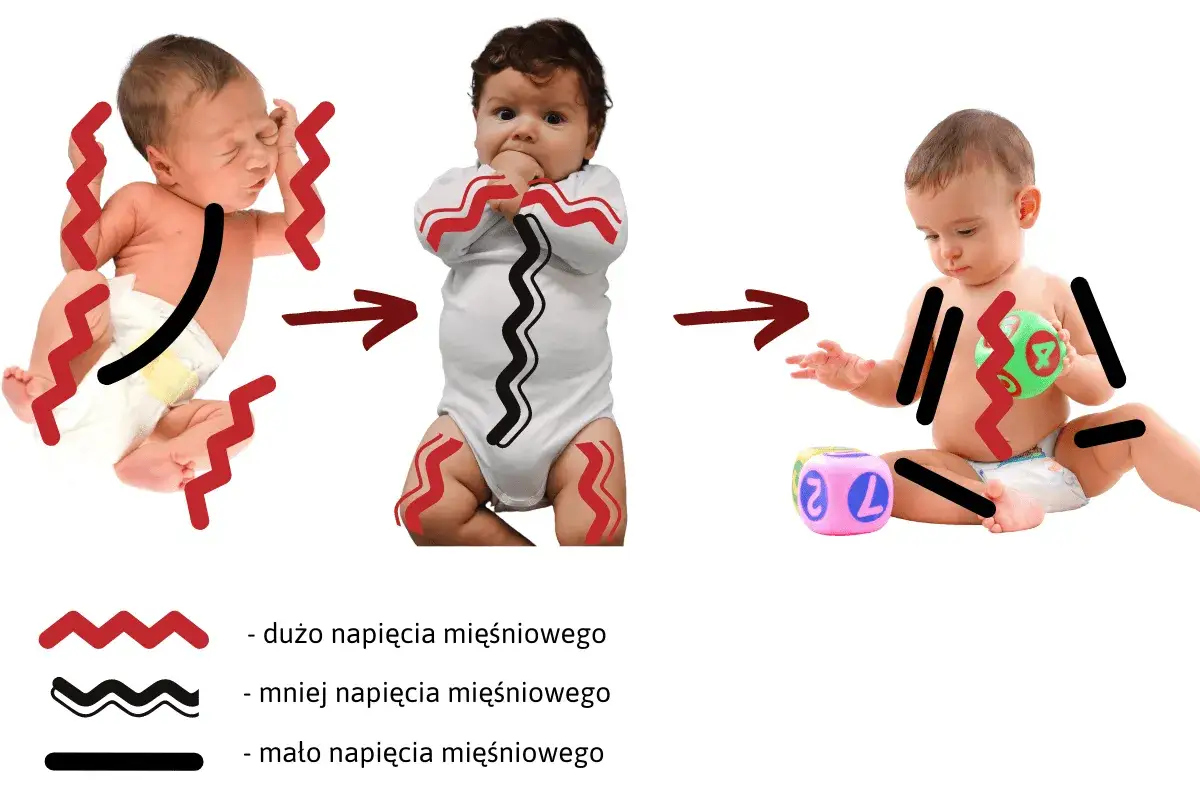
Czym jest podwyższone napięcie i jak wpływa na rozwój
Napięcie mięśniowe to stan, w którym mięśnie pozostają w gotowości do ruchu. Dzięki temu dziecko może stabilnie trzymać głowę, obracać się, siadać i chodzić. Problem zaczyna się wtedy, gdy ta gotowość jest zbyt duża i ciało staje się sztywne, mało elastyczne albo reaguje nadmiernym oporem na zwykły dotyk, zmianę pozycji czy próbę ruchu.
W praktyce taki obraz może zaburzać zarówno motorykę dużą, czyli przewracanie się, siadanie i chodzenie, jak i motorykę małą, czyli chwytanie, przekładanie zabawek czy precyzyjną pracę dłoni. U części dzieci trudność dotyczy też karmienia, żucia i później artykulacji, bo okolice jamy ustnej również pracują mięśniowo. Ja patrzę na to szeroko: jeśli ciało dziecka jest stale „na napięciu”, ma ono mniej energii na swobodną eksplorację świata.
Nie każde podwyższone napięcie wygląda tak samo. U jednych dzieci dominują sztywne nogi, u innych pręży się głównie tułów, a czasem problem jest asymetryczny i jedna strona ciała pracuje wyraźnie inaczej. To właśnie po tych różnicach najłatwiej ocenić, czy chodzi o przejściową niedojrzałość, czy o sygnał wymagający szybszej diagnostyki. Żeby to rozpoznać, trzeba najpierw wiedzieć, jak takie objawy wyglądają w codziennych sytuacjach.
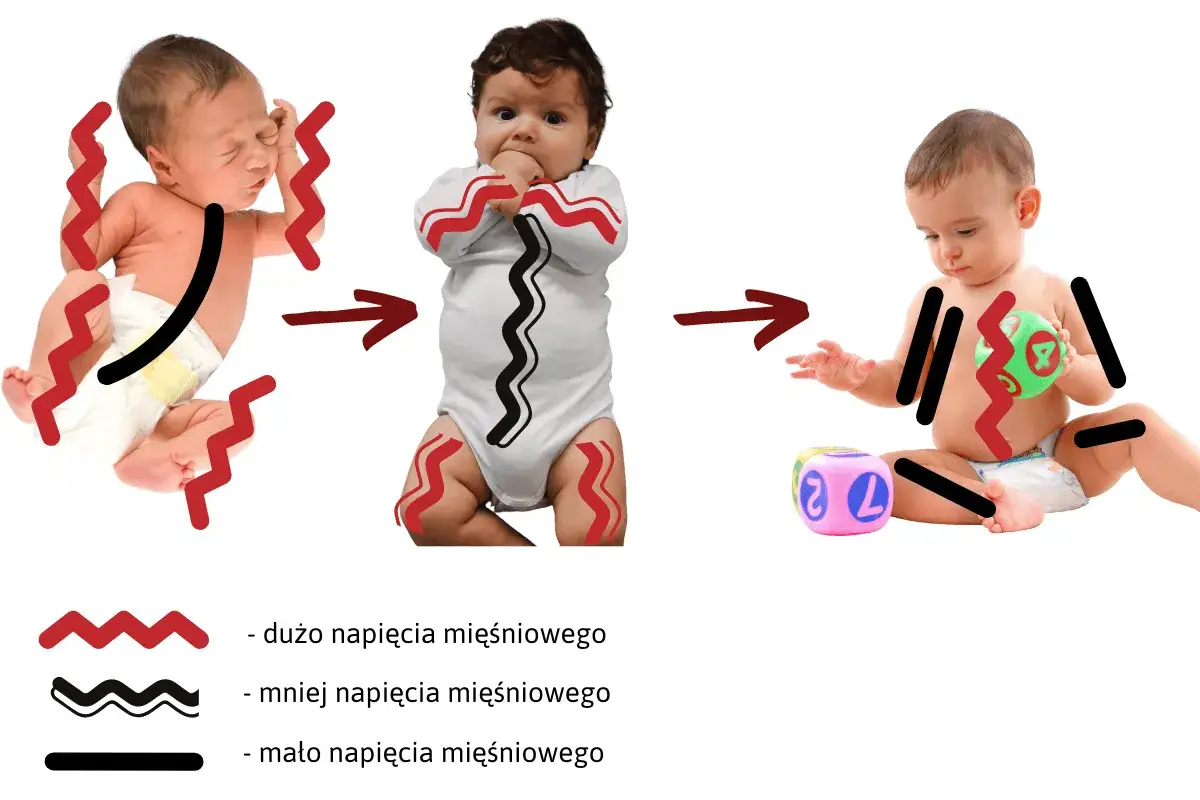
Jakie objawy powinny zwrócić uwagę rodzica
Najbardziej niepokoi mnie nie pojedynczy objaw, tylko ich zestaw: sztywność, asymetria i trudność z osiąganiem kolejnych etapów rozwoju. Czasem rodzic widzi to jako „prężenie się”, czasem jako ciągłe zaciskanie dłoni albo wyraźne odginanie się w łuk. Sama obserwacja domowa nie wystarczy do rozpoznania, ale dobrze pokazuje, że warto umówić dziecko na ocenę.
| Etap | Co może niepokoić | Dlaczego warto reagować |
|---|---|---|
| 0-3 miesiące | Częste prężenie, zaciśnięte piąstki, trudność z rozluźnieniem ciała, wyraźne wyginanie się przy noszeniu | To może być pierwszy sygnał, że układ nerwowy steruje napięciem zbyt mocno |
| 3-6 miesięcy | Preferowanie jednej strony, opór przy obracaniu głowy, sztywność tułowia, mała swoboda ruchu rąk | W tym wieku asymetria zaczyna mocno wpływać na dalszy rozwój ruchowy |
| 6-12 miesięcy | Trudność z siadaniem, raczkowaniem lub przenoszeniem ciężaru ciała, chodzenie na palcach, nożycowe ustawienie nóg | To często sygnał, że dziecko potrzebuje szybkiej rehabilitacji i dokładniejszej oceny |
| Po 12 miesiącach | Utrwalone chodzenie na palcach, sztywny chód, wyraźnie słabsze używanie jednej ręki | Wtedy problem zwykle nie jest już „fazą”, tylko wymaga konkretnego planu działania |
Do tego dochodzą objawy mniej oczywiste: częste męczenie się przy jedzeniu, trudność z utrzymaniem pozycji na brzuchu, bardzo silna reakcja na zmianę ułożenia albo wyraźny opór przy przewijaniu i ubieraniu. Jeśli te sygnały pojawiają się razem, nie czekam na kolejną „próbę za miesiąc”, tylko kieruję rodzinę do specjalisty. Właśnie dlatego obok objawów warto spojrzeć na możliwe przyczyny, bo to pomaga dobrać właściwe badania.
Skąd się bierze i dlaczego nie wolno zgadywać przyczyny
Najczęściej podwyższone napięcie wiąże się z zaburzeniem pracy ośrodkowego układu nerwowego, czyli mózgu i dróg nerwowych sterujących ruchem. Według NINDS objawy mózgowego porażenia dziecięcego wynikają właśnie z problemów rozwojowych mózgu, które często zaczynają się jeszcze przed urodzeniem. To nie znaczy jednak, że każdy sztywniejszy maluch ma MPD, ale pokazuje, dlaczego nie warto opierać się na domysłach.
Do przyczyn lub czynników ryzyka mogą należeć m.in. wcześniactwo, bardzo niska masa urodzeniowa, powikłania okołoporodowe, krwawienia lub inne uszkodzenia ośrodkowego układu nerwowego. Zdarza się też, że przyczyny nie da się od razu wskazać jednym zdaniem. To normalne w diagnostyce neurologicznej: czasem obraz kliniczny jest ważniejszy na początku niż pojedyncza etykieta.
Ważne jest jeszcze jedno rozróżnienie. Czasem dziecko bywa napięte przejściowo, na przykład z powodu dużego pobudzenia, dyskomfortu albo niedojrzałości regulacji ruchu. Jeśli jednak napięcie utrzymuje się, powtarza w podobny sposób i zaczyna wpływać na rozwój, trzeba je traktować jako objaw, nie jako temperament. To prowadzi do pytania, jak lekarz odróżnia sytuację przejściową od problemu wymagającego terapii.
Kiedy wzmożone napięcie mięśniowe wymaga diagnostyki
Diagnozę zwykle zaczyna pediatra, a potem - zależnie od obrazu - dołącza neurolog dziecięcy, fizjoterapeuta lub lekarz rehabilitacji. Jak podaje CDC, wczesne rozpoznanie i leczenie mogą poprawić funkcjonowanie dziecka, zwłaszcza gdy działanie zaczyna się wcześnie, w pierwszych latach życia. W praktyce to właśnie czas robi dużą różnicę, bo mózg ma wtedy największą plastyczność.
Wizyta diagnostyczna zwykle obejmuje kilka elementów:
- wywiad o ciąży, porodzie i pierwszych miesiącach życia,
- ocenę, jak dziecko leży, obraca się, siada i używa rąk,
- sprawdzenie odruchów, symetrii i zakresu ruchu,
- analizę kamieni milowych rozwoju, czyli tego, kiedy pojawiały się kolejne umiejętności,
- czasem dodatkowe badania, np. obrazowanie mózgu lub badania konsultacyjne, jeśli lekarz widzi taką potrzebę.
Nie każde dziecko potrzebuje od razu rezonansu czy rozbudowanych testów. Często najpierw wystarcza bardzo dokładna obserwacja kliniczna i porównanie zachowania dziecka do typowych etapów rozwoju. Ja zawsze doceniam dobre nagrania od rodziców, bo 30 sekund naturalnej zabawy mówi czasem więcej niż długi opis. Gdy plan jest już jasny, można bezpiecznie włączyć działania domowe, które wspierają terapię zamiast ją zastępować.
Co robić w domu, zanim terapia ruszy pełną parą
W domu najlepiej sprawdzają się proste, regularne aktywności, które pomagają dziecku doświadczać ruchu bez przeciążania. Nie chodzi o „rozciąganie na siłę” ani o intensywne ćwiczenie na zasadzie: im mocniej, tym lepiej. W przypadku napiętego dziecka zwykle działa odwrotnie - spokojniej, częściej i bardziej przewidywalnie.
- Układaj dziecko w różnych pozycjach, zamiast długo trzymać je w jednym ustawieniu.
- Gdy to możliwe, dawaj dużo czasu na swobodny ruch na podłodze.
- Podawaj zabawki raz z jednej, raz z drugiej strony, żeby zachęcać do symetrii.
- Unikaj długiego przebywania w foteliku, bujaczku lub wózku, jeśli dziecko mogłoby w tym czasie ruszać się swobodniej.
- Zwracaj uwagę na noszenie, przewijanie i ubieranie - te czynności też mogą wspierać albo utrwalać wzorzec napięcia.
- Notuj, kiedy dziecko się napina, a kiedy wyraźnie się rozluźnia, bo to pomaga wyłapać schematy.
W codziennej pracy najbardziej lubię prostą zasadę: mniej walki z ciałem dziecka, więcej mądrego prowadzenia ruchu. Jeśli widzę, że maluch źle reaguje na jedną pozycję, zmieniam ją, zamiast dokładać presji. Jak przypomina CDC, warto też pilnować kamieni milowych rozwoju i nie zostawiać długich przerw w obserwacji, bo wczesna reakcja zwykle daje lepszy efekt niż późniejsza naprawa. To właśnie dlatego dobrze dobrane ćwiczenia i terapia są tak ważne.
Jakie terapie i ćwiczenia zwykle przynoszą największą różnicę
Nie ma jednej cudownej metody dla wszystkich dzieci. To, co działa najlepiej, zależy od przyczyny, wieku, symetrii ciała i tego, czy problem dotyczy głównie tułowia, kończyn, ręki czy karmienia. W praktyce liczy się regularność, dopasowanie do dziecka i umiejętność przenoszenia efektów z gabinetu do domu.
| Forma wsparcia | Po co się ją stosuje | Co jest najważniejsze |
|---|---|---|
| Fizjoterapia dziecięca | Do poprawy symetrii, kontroli postawy, jakości ruchu i wzorców lokomocji | Systematyczność i ćwiczenia dobrane do aktualnego etapu rozwoju |
| Terapia zajęciowa | Do pracy nad chwytem, manipulacją, zabawą i codziennymi czynnościami | Przeniesienie umiejętności na realne sytuacje dnia codziennego |
| Neurologopedia | Gdy napięcie utrudnia jedzenie, ssanie, żucie lub później mowę | Ocena całego toru oralnego, nie tylko samej wymowy |
| Pozycjonowanie i ortezy | Do wspierania ustawienia ciała i ograniczania niekorzystnych wzorców | Dobór do konkretnego problemu, a nie „na wszelki wypadek” |
Warto też spokojnie podchodzić do nazw metod, które rodzice słyszą w internecie. NDT-Bobath, Vojta czy inne podejścia nie są magiczną etykietą, tylko narzędziem w rękach specjalisty. Znacznie ważniejsze od nazwy jest to, czy terapeuta umie pokazać rodzinie sens ćwiczeń, ocenić postęp i zmieniać plan, gdy dziecko rozwija się inaczej niż zakładano. Zanim jednak rodzina ruszy dalej, dobrze jest przygotować wizytę tak, żeby specjalista zobaczył cały obraz, a nie tylko fragment.
Jak przygotować się do wizyty, żeby specjalista zobaczył cały obraz
Rodzice często przychodzą z jedną ogólną obawą, a potem w gabinecie przypominają sobie połowę ważnych sytuacji. Dlatego przed wizytą warto zebrać konkrety. Ja polecam prosty zestaw, który naprawdę ułatwia diagnozę:
- nagraj 2-3 krótkie filmy z codziennych sytuacji, np. przewijania, leżenia na brzuchu lub próby sięgania po zabawkę,
- zapisz, od kiedy widzisz sztywność i czy objaw się zmienia w czasie,
- zanotuj, czy napięcie jest symetryczne, czy jedna strona pracuje wyraźnie inaczej,
- spisz trudności z jedzeniem, snem, wyciszaniem i obracaniem się,
- zabierz informacje o przebiegu ciąży, porodu i wcześniejszych konsultacjach, jeśli takie były.
Tak przygotowana konsultacja jest po prostu bardziej konkretna, a konkret skraca drogę do pomocy. Jeśli coś cię niepokoi, nie musisz czekać, aż objaw stanie się „wystarczająco poważny” w cudzym rozumieniu. Im wcześniej dziecko zostanie ocenione, tym łatwiej dobrać wsparcie do jego potrzeb i ochronić rozwój przed niepotrzebnym opóźnieniem.